あわせて読みたい>>卵子凍結とは?何歳までにやるべき?女性にとってのメリットやリスクとは
近年、自身のキャリアや経済的な事情により、すぐに出産するのは難しい女性たちの間で「卵子凍結」への関心が高まっています。
卵子凍結は、将来の妊娠・体外受精に備えて、卵巣から採取した卵子を凍結させ、自身が出産したい・できるタイミングまで保存しておくもの。前編では、卵子凍結を行うメリットやリスクについて解説しました。
後編では、卵子凍結を希望する場合、検査から採卵までのステップやトータルの費用について、数多くの卵子凍結の実績があるグレイス杉山クリニックSHIBUYAの岡田友香院長に聞きました。
また、卵子凍結は、女性のキャリアと妊娠・出産の両立を支える手段である一方、自治体などが積極的に支援することは「却って“産みどき”を後ろ倒しにするのでは」と否定的な声も少なくありません。産婦人科医の立場から考える、卵子凍結の展望についても伺いました。
《この記事のポイント》
✅卵子凍結までのステップ。“卵子の在庫”が分かるAMH検査とは
✅採卵までのスケジュール。採卵手術は痛い?
✅凍結した卵子は何歳までに使うべきなのか
✅気になる卵子凍結のトータル費用は?自治体や企業の助成制度も
✅「卵子凍結が必要のない社会が理想」医師が語る展望とは
卵子凍結までのステップ。“卵子の在庫”が分かるAMH検査とは?
卵子凍結を希望する場合、まずは凍結を行っている医療機関で子宮や卵子の状態を診察してもらい、採卵をしても問題ないかどうかをチェックする事前検査を受けることになる。
「事前検査では、超音波で子宮筋腫や子宮内膜症といった病気の有無を見たり、採血で糖尿病や感染症の有無などを確認したりします。他にホルモン値などを調べる検査などを経て、これらに問題がなければ、実際の採卵にむけてスタートできます」(岡田先生)
こうした事前検査のなかでは近年、不妊治療やプレコンセプションケアで注目されている「AMH検査」も行われる。
AMHとは、アンチミューラリアンホルモン(または抗ミューラー管ホルモン)の略称で、発育家庭の卵胞から分泌されるホルモンのこと。AMH値は、卵巣の中にどれくらい卵子が残っているのか、すなわち自身に残された“卵子の在庫数”の指標になるといわれている。
男性の精子は毎日新しく作られる一方、女性の卵子は出生前に一生分が作られ、生後増えることはないのだという。一般的に、出生時には約200万個の卵子を持っているが、自然に減少していき、初潮を迎える頃には20万〜30万個まで減少する。
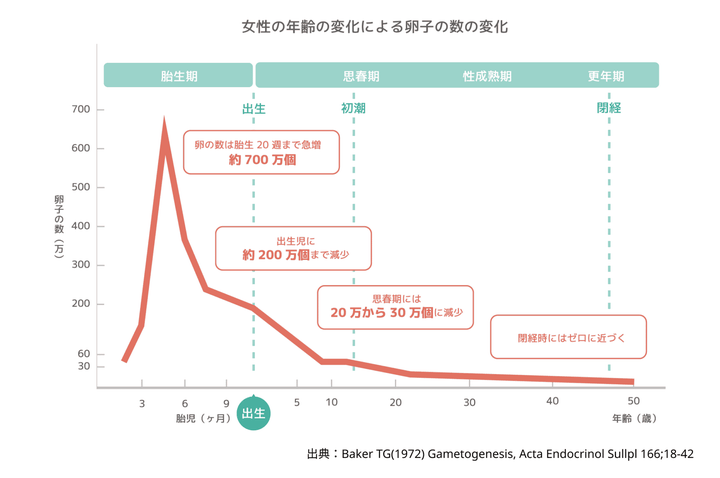
一度の生理につき、平均で400〜500個の卵子が排出され、35歳の時点で出生時の1、2%の1〜3万個しか残っていないそうだ。
こうした卵子の数を把握する手がかりになるのが、採血によるAMH値を調べる検査だ。AMH値が高ければ多くの卵子が残っている状態、低ければ卵子が少なくなっている状態を示し、今後排卵できる期間が長いか短いかを予想することができるという。
「よく、AMH値が低いと妊娠率も低くなると誤解されがちですが、AMH値と不妊に相関関係はありません。また、AMH値が低いからといって自然妊娠が難しいわけではなく、あくまで妊娠できる“期間”の指標となります。卵巣に残っている卵子が少なければ妊娠できる期間は平均より短い可能性もあります。
30代後半では卵子の質の低下もあり、妊娠は早ければ早いほど良いのですが、30歳前後の方にとっては妊娠率の低下を理解したうえで、ご自身のAMH値を知ることは、今後のライフプランを考えるにあたり、妊活を早めたほうがよいのか、タイミングを判断するひとつの目安になるのではないでしょうか」
採卵までのスケジュール。採卵手術は痛い?
事前検査によって、採卵しても問題がない状態だと判断されたら、採卵手術にむけて排卵を促進する準備が始まる。
卵子凍結では将来の妊娠率を上げるために、一度により多くの卵子を採取するため、手術の10〜14日前から「排卵誘発剤」を投与し、卵子の発育を促すのだという。
「当院の場合、生理が始まってから3日目までに来院してもらい、ホルモン値のチェックやエコー検査を行ったうえで、内服と注射による誘発剤の投与が始まります。約1週間後、2回目の診察に来てもらい、そこで同様の検査を行って卵子の発育が良好であれば、早ければ3日後に採卵となります。卵子の育ちがゆっくりな場合はまた改めて来院してもらいますが、トータルで約2週間、後半の1週間で2〜3回の受診と考えていただければと思います」
採卵手術は一般的に、通常の診察で使用する経膣超音波(エコー)で確認しながら、膣の内側から卵巣に細い針を刺し、卵子を採取する。卵子の採取量にもよるが、手術自体は10〜20分程度で終わるのだという。
「エコーの棒が入ることで痛みが出る方もいらっしゃいますが、通常の性交渉の経験があるのなら問題なくできるかと思います。また、注射をするような鈍い痛みがありますが、非常に細い針で行うものなので、基本的には局所麻酔で十分に採卵が可能です。ただ、痛みに不安がある場合、クリニックによっては静脈麻酔を使うこともできるので、担当医に相談してみてはいかがでしょうか」
一度の採卵手術で希望していた個数が採れなかった場合は、数ヶ月ほどの間隔を開けて再度手術に臨むこともできるのだという。ただし、卵巣に刺激を与えるため、何度も行う場合は必ず医師と相談することが必要だ。
凍結した卵子は何歳までに使うべきなのか

採取された卵子は、特殊な溶液に浸した後、マイナス196度の液体窒素で凍結させ、専用の容器に入れて保管される。
凍結卵子の保存は、1年ごとの更新契約で保管する“サブスク”の仕組みが主流。基本的に、本人が破棄を申し出ない限りは1年単位で更新を行い、各クリニックで定められた契約期限まで保管される。
若いうちに卵子を凍結保存したとはいえ、加齢とともに妊娠が難しくなっていくのは事実。凍結した卵子は遅くとも何歳までに使うべきなのだろうか。
「若いうちに卵子を凍結保存させることで、将来的な体外受精での妊娠・出産の可能性を高めるとはいえ、35歳以上での妊娠合併症による母体や胎児のリスクを考慮して、保存期限を45〜50歳までとするクリニックがほとんどです。当院では最長で50歳の誕生日まで保管することができますが、基本的には遅くとも45歳までに使用するようにしましょうとお伝えしています」
かつては凍結した卵子の生存率は50%程度だったが、現在は凍結技術の進歩により、融解後の卵子の生存率は90%を超えているという。
だが、凍結した卵子はすべて受精するとは限らず、10個以上を凍結しても1個も受精しない可能性もある。100%の妊娠を保障するものではないことを改めて理解しておこう。
気になる卵子凍結のトータル費用は?自治体や企業の助成制度も
では、卵子凍結にはトータルでどのくらいの費用がかかるのだろうか。
クリニックによって異なるが、おおよその相場では検査・採卵・凍結の費用は30〜50万円、また保管費用は年間3〜5万円程度だという。
「たとえば当院の場合、30歳前後で凍結して10年間保管するとなれば、初期の検査代から凍結までが40万円、保管費用が50万円ほどになります。総額のベースとして、90〜100万くらいと見積もってもらえればと思います」
これまでの解説からも分かるように、卵子凍結・保存は医療行為であるため、決して気軽に行うものではない。費用やリスクなども踏まえたうえで納得して行うことが大切だ。

また、近年は企業が福利厚生として卵子凍結をサポートする仕組みも広がりつつある。
サイバーエージェントは2022年、女性社員を対象に、検査や採卵、凍結保存など卵子凍結に関わる費用について、一人40万円を補助する制度を始めた。また、POLAも将来にむけた選択肢を増やす取り組みとして、卵子凍結の費用を一部補助する福利厚生を導入している。
昨年9月には、東京都が卵子凍結を行う際の助成事業を開始。都内在住の18〜39歳の女性を対象に、指定する登録医療機関で凍結保存を行った年度に最大20万円、その後も年2万円(最長5年)を助成する。助成の条件とする説明会への応募は7500人を超えているという。
その一方で、自治体が卵子凍結を支援することにより、女性の出産年齢がさらに後ろ倒しになるのではないかとの意見もある。現場の医師としてはどのように感じているのだろうか。
「産婦人科医としてはそうした危惧もありました。ただ、福利厚生の導入事例から見ても、補助があるとはいえ、自己注射や採卵などの身体的負担もありますので、ご自身のライフプランをしっかり考えたうえで判断されている印象です。卵子凍結を行ったとしても100%妊娠を保障するものではなく、出産を後ろ倒しにするリスクも踏まえたうえで、できる限り将来的な妊娠の可能性を高めたいといらっしゃる方が多いように感じています」
「卵子凍結が必要のない社会が理想」医師が語る展望とは

こうした自治体の補助や企業の福利厚生の導入も進み、卵子凍結への世間の関心はますます高まりを見せている。卵子凍結は今後もさらに広がりを見せることだろう。
その一方、多くの女性たちが「卵子凍結」を検討する背景には、思い描くキャリアを築き上げながら、出産や育児を両立させることが難しいという社会状況がある。
岡田先生もまた「本来は、卵子凍結が必要のない社会が理想」だと語る。
「卵子凍結が広まると同時に『早めに自然妊娠で産めばいいのでは』という声も増えるかと思います。ただ、ある程度キャリアを築いてから育休に入らないと、同じ仕事やポジションに戻れないという背景もあります。初めから妊娠・出産を後ろ倒しにしたいと考えている女性は少なく、会社での立ち位置やパートナーの状況により、後ろ倒しにせざるを得ない状況になっているケースが多いのではないでしょうか。
そもそもはそうした職場環境を改善すべきですが、この10年間で妊活とキャリアの両立が難しいという状況は大きく変わっていません。その間に妊よう性が下がってしまう女性への選択肢として、卵子凍結に安全にアクセスできる環境を作っておくべきだと考えています」
最も理想的なのは、多くの女性がキャリアのブランクに不安を感じることなく、産みたいときに産める環境を整えることだ。それは、女性の人権のひとつとして重要視されている「リプロダクティブ・ヘルス/ライツ(すべての女性が子どもの数や出産時期を自由に決定できる権利)」にもつながるだろう。
しかし、社会がその理想に追いついていない以上、将来的に「子どもを産み育てたい」と考えている女性のために、卵子凍結という一つの選択肢があるのではないだろうか。
《岡田有香先生プロフィール》
グレイス杉山クリニックSHIBUYA院長。日本産科婦人科学会専門医。聖路加国際病院での勤務を経て、2022年4月より現職。聖路加国際病院では子宮内膜症や低用量ピルの診療、がん治療前の卵子凍結などに携わり、杉山産婦人科では不妊治療について学ぶ。不妊治療に多くの人が苦しむのを見て、不妊予防を行う重要性を感じ、生理の知識や妊活、卵子凍結についてInstagramでも発信している。